作成者: Cocobaby編集部 最終更新: 2026年3月25日 監修・コメント 中央クリニック院長 本山光博先生
「生理痛は我慢するもの」「痛いのはみんな同じだから仕方ない」――そう考えて、毎月のように鎮痛剤を手放せない生活を送っていませんか?実は、日常生活に支障をきたすほどのひどい月経痛は「月経困難症」という立派な病気であり、放置することで将来の不妊症のリスクを高める可能性があります。
日本においては、月経困難症の患者数は約900万人と推計されているにもかかわらず、医療機関を受診して治療を受けている人はわずか約6%(約55万人)にとどまっているというデータがあります [1] [2]。多くの女性が「病気ではない」と自己判断し、適切なケアを受ける機会を逃しているのが現状です。
本記事では、月経困難症がなぜ不妊症につながるのか、その背後に潜むメカニズムを詳しく解説するとともに、早期検査と適切な治療の重要性について、最新の医学的知見に基づいて深掘りします。

1. 月経困難症とは何か?(定義と2つの種類)
月経困難症とは、月経期間中に伴って起こる病的な状態を指します。下腹部痛や腰痛といったいわゆる「生理痛」を主症状とし、お腹の張り、吐き気、頭痛、疲労・脱力感、食欲不振、イライラ、下痢、憂うつ感などの全身症状を伴うこともあります。
医学的には、月経困難症はその原因によって大きく「機能性月経困難症」と「器質性月経困難症」の2つに分類されます。
① 機能性月経困難症(原因となる特定の疾患がない)
主に思春期から20代の若い女性に多く見られます。子宮や卵巣に明らかな異常(病気)がないにもかかわらず強い痛みが⽣じます。主な原因は、月経血を排出するために子宮内膜から分泌される「プロスタグランジン」という物質の過剰分泌です [3]。この物質が子宮の筋肉を過剰に収縮させ、血流を悪化させることで虚血性の強い痛みを引き起こします。また、若い女性は子宮頸管(月経血の出口)が狭く硬いため、経血がスムーズに排出されず痛みを伴うことも要因の一つです。
② 器質性月経困難症(原因となる特定の疾患がある)
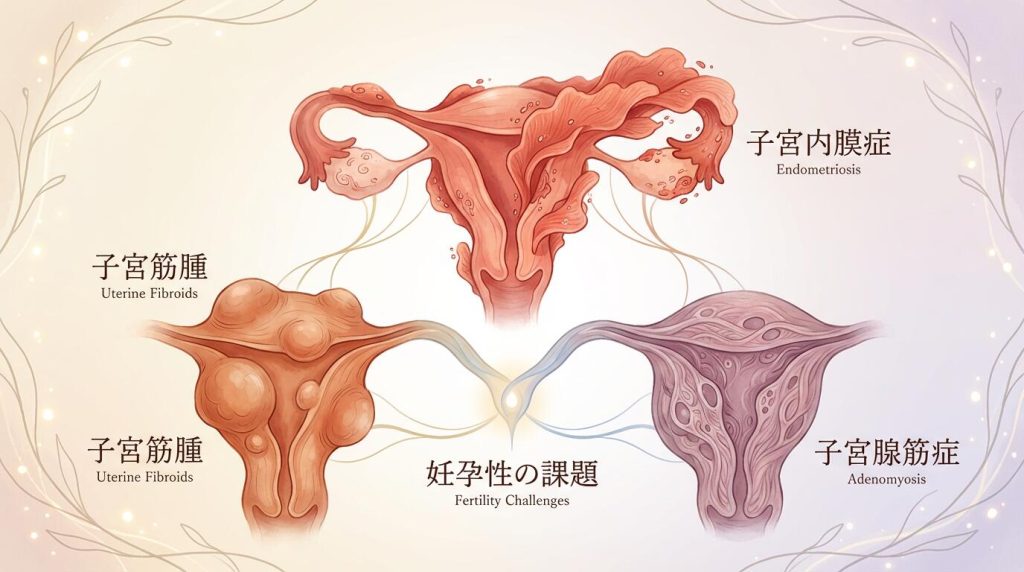
主に20代後半から40代の女性に多く見られ、子宮や卵巣に何らかの病気(器質的疾患)が潜んでいるために起こる月経困難症です。初経から数年経過してから痛みが強くなってきた場合は、このタイプが疑われます。原因となる代表的な疾患には、子宮内膜症、子宮筋腫、子宮腺筋症などがあり、これらがまさに「不妊症」と深く結びついています。
2. なぜ「ひどい月経痛」が不妊症につながるのか?
月経困難症そのものが直接的に不妊を引き起こすわけではありません。しかし、器質性月経困難症の原因となっている婦人科疾患が、妊娠の成立を物理的・化学的に妨げるため、「月経痛がひどい=不妊になりやすい」と言われるのです。
ここでは、不妊の原因となる3大疾患がどのように妊娠を阻害するのか、そのメカニズムを解説します。
<子宮内膜症と子宮腺筋症>
① 子宮内膜症:炎症と癒着が引き起こす多角的な不妊要因
子宮内膜症は、本来子宮の内側にしかないはずの子宮内膜組織が、卵巣や腹膜など子宮以外の場所で増殖と剥離(出血)を繰り返す病気です。日本産科婦人科学会によると、子宮内膜症患者の約9割に月経困難症がみられ、半数近くが不妊に悩むとされています [4] [5]。
物理的な癒着による障害: 骨盤内で毎月出血が起こるため、慢性的な炎症が生じ、卵管や卵巣、腸などの周囲の臓器が癒着します。これにより、卵管が卵子をキャッチする機能(ピックアップ障害)や、受精卵を子宮へ運ぶ機能が物理的に阻害されます。
免疫異常と卵子の質低下: 骨盤内の慢性炎症により、腹水中にマクロファージなどの免疫細胞や炎症性サイトカインが増加します。これが卵胞の発育を妨げたり、精子の運動能を低下させたり、卵子の質を落とす原因となります。
排卵障害: 卵巣内に病変ができると「チョコレート嚢胞(古い血液が溜まった袋)」を形成し、卵巣組織を圧迫して正常な排卵を妨げます。
●子宮腺筋症(子宮内膜症に分類される疾患):子宮の異常収縮による着床不全
子宮腺筋症は、子宮内膜に似た組織が子宮の筋肉の層(筋層)の中に入り込んで増殖する病気です。子宮の壁が厚く硬くなり、子宮全体が大きく腫れ上がります。月経痛は子宮内膜症よりも強く、経血量は子宮筋腫よりも多くなる傾向があります。
不妊との関連メカニズムとしては、子宮筋層の線維化によって子宮の蠕動(ぜんどう)運動が異常に亢進することが挙げられます。通常、子宮は精子を卵管へ運ぶために適切に動きますが、異常な収縮が起こることで精子の遡上を妨げたり、せっかく受精卵が子宮に辿り着いても、激しい収縮によって着床が阻害(着床不全)されたりします。また、妊娠後も流産リスクが高まることが知られています。
② 子宮筋腫:発生する「位置」が着床を妨げる
子宮筋腫は子宮の筋肉にできる良性の腫瘍です。30歳以上の女性の約3割に見られます [6] [7]。筋腫があるだけで必ず不妊になるわけではありませんが、筋腫ができる位置が妊娠に大きく影響します。
特に不妊の原因になりやすいのが、子宮の内側(子宮内腔)に向かって突出するように育つ「粘膜下筋腫」です。このタイプの筋腫は、サイズが小さくても過多月経や強い月経痛を引き起こします。子宮内腔の形を変形させ、受精卵が着床するためのスペースを奪ったり、子宮内膜の血流環境を悪化させたりするため、自然妊娠率を最大で約50%低下させるというデータもあります [8] [9]。

【注意】機能性月経困難症も放置は禁物 「私は若いし、検査で異常がなかったから機能性月経困難症だ。不妊の心配はない」と安心するのは危険です。月経困難症を放置して毎月強い痛みを我慢していると、将来的に子宮内膜症を発症するリスクが上昇することが報告されています [10] [11]。機能性から器質性へと病態が進行するケースも少なくありません。
3. 早期検査と診断の重要性
月経困難症の背後に不妊の原因となる疾患が隠れている可能性がある以上、「痛みを我慢せず、早期に婦人科を受診して原因を特定すること」が、将来の妊娠の可能性(妊孕性)を守るための最大の防御策となります。
婦人科で行われる主な検査ステップ
婦人科では、身体への負担が少ない検査から段階的に行い、原因疾患の有無を見極めます。
- 問診と内診: 月経の周期、痛みの程度、鎮痛剤の使用状況などを詳しく聞きます。内診では子宮の大きさや硬さ、卵巣の腫れ、癒着の有無(ダグラス窩の硬結など)を触診で確認します。
- 超音波検査(エコー): 経腟超音波検査は、子宮筋腫や子宮腺筋症、卵巣のチョコレート嚢胞を発見するために最も有効で基本的な検査です。性交渉の経験がない方の場合は、お腹の上からエコーを当てる経腹超音波検査が行われます。
- MRI検査: 超音波検査で異常が疑われた場合、病変の正確な位置、大きさ、広がり(深部子宮内膜症など)を詳細に把握するために行われます。
- 血液検査(腫瘍マーカー): 子宮内膜症が疑われる場合、血液中の「CA125」などの数値を測定し、診断の補助とします。
- 腹腔鏡検査: 画像診断でも原因が特定できず、重度の痛みや不妊が続く場合に行われる「確定診断」のための検査です。お腹に小さな穴を開けて内視鏡で直接骨盤内を観察し、目に見えない小さな内膜症病変や癒着を発見します。同時に癒着を剥離するなどの治療を行うことも可能です。

4. 妊娠を見据えた月経困難症の治療法
月経困難症の治療は、患者の年齢、症状の重さ、そして「現在、妊娠を希望しているかどうか」によって選択肢が大きく異なります。
① 今すぐには妊娠を希望しない場合の治療
将来の妊娠に備えて、病気の進行を抑え、子宮や卵巣の環境を良好に保つことが目的となります。
対症療法(NSAIDs・漢方薬): 痛みの原因であるプロスタグランジンの合成を抑える鎮痛剤(ロキソニンなど)を使用します。痛みが来る前、あるいは少しでも痛みを感じたら早めに服用することが効果的です。
低用量エストロゲン・プロゲスチン配合薬(LEP): いわゆる低用量ピルです。排卵を抑制し、子宮内膜の増殖を抑えることで、プロスタグランジンの産生を減らし、劇的に痛みを改善します。子宮内膜症の進行予防にも非常に有効です。
黄体ホルモン製剤(ジエノゲストなど): 子宮内膜症や子宮腺筋症の病巣を萎縮させる効果があります。LEPで血栓症のリスクがある方(40歳以上や喫煙者など)にも処方されます。
② すぐに妊娠を希望する場合の治療
LEPやジエノゲストは排卵を抑制する(避妊効果がある)ため、妊娠を希望する方には使用できません。この場合、不妊治療と月経困難症の治療のバランスを取る必要があります。
排卵を抑制しない薬物療法: 鎮痛剤や漢方薬(芍薬甘草湯など)、子宮の過剰な収縮を抑える鎮痙薬(ブスコパン)で痛みをコントロールします。また、排卵を止めずに月経痛を和らげる黄体ホルモン剤(デュファストン)が使用されることもあります。
手術療法: 子宮内膜症によるチョコレート嚢胞が大きい場合や、粘膜下筋腫が着床を妨げている場合は、妊娠率を向上させるために手術(腹腔鏡下手術や子宮鏡下手術)が検討されます。ただし、卵巣の手術は卵巣機能(卵子の残り数)を低下させるリスクもあるため、専門医との慎重な相談が必要です。
不妊治療(ART)への早期ステップアップ: 子宮内膜症や子宮腺筋症が進行している場合、自然妊娠に固執せず、早期に体外受精(IVF)などの高度生殖医療へ進むことが推奨されます。体外受精は、卵管の癒着などの物理的障害をバイパスできるため、内膜症患者にとって非常に有効な選択肢です。

5. プレコンセプションケアという視点で生理痛を考える
ここまでは月経困難症と不妊症の医学的なつながりを解説してきました。しかし最近、医療の世界では「妊娠を考えてからケアを始めるのでは遅い」という新しい考え方が急速に広まっています。それが「プレコンセプションケア(Preconception Care)」です。
プレコンセプションケアとは何か
プレコンセプションケアとは、妊娠前の段階から自分の健康状態を把握し、生活習慣を整えることで、将来の妊娠・出産・次世代の健康を守る取り組みのことです。WHO(世界保健機関)は「妊娠前の女性とカップルへの医学的・行動的・社会的な保健介入」と定義しており [12]、日本産科婦人科学会もこれに準じた定義を採用しています。
重要なのは、プレコンセプションケアは「いつか子どもがほしい人だけのもの」ではないという点です。妊娠を将来考えているかどうかにかかわらず、思春期以降のすべての女性(および男性)が、自分自身の体の状態を正しく知り、日々の健康を大切にすることを目指した概念です。
「いつ妊娠を考えるかに関わらず、今の自分の体を知ることが大切」 プレコンセプションケアのもっとも根本にあるメッセージはこれです。自分の月経の状態を「普通」と思い込んで放置することは、将来の選択肢を気づかないうちに狭めてしまうことにつながります。
日本でのプレコンセプションケアの推進状況
日本では、少子化対策と母子保健の向上を目的として、国を挙げてプレコンセプションケアの普及が進んでいます。
- こども家庭庁・厚生労働省: 「プレコンセプションケア推進5か年計画」を策定し、性や妊娠に関する正しい知識の普及・啓発を推進しています [13]。企業の「健康経営優良法人」認定制度にもプレコンセプションケアへの取り組みが組み込まれています。
- 日本産科婦人科学会・国立成育医療研究センター: プレコンセプションケアのガイドラインや具体的なチェックリストを作成・公表しており、医療機関でも活用されています。
- 東京都など自治体: 18歳以上40歳未満の女性を対象に、プレコンセプションケアの普及啓発事業を展開しています。
しかし一方で、特に若い世代における認知度はまだ低く、「プレコンセプションケア」という言葉すら聞いたことがない人が多いのが現状です。
月経困難症・生理痛の視点からのプレコンセプションケア
プレコンセプションケアとして推奨される行動の中でも、月経困難症に悩む女性にとって特に重要なのが、生理痛を「我慢するもの」と思わず、早期に婦人科を受診することです。これは単なる痛みのコントロールにとどまらず、自分の将来の妊孕性(妊娠する力)を守る積極的な健康投資です。
具体的に、月経困難症の視点からのプレコンセプションケアとして推奨される行動を以下に挙げます。
- 生理痛・月経状態の記録: 月経周期、痛みの強さ(鎮痛剤の種類・量)、経血量の変化を毎月記録する習慣をつけましょう。これが受診時の重要な情報になります。
- 婦人科への早期受診: 鎮痛剤が手放せない、学校や仕事を休むほど痛い、経血量が多い……こうした症状がある場合は、自己判断せず婦人科を受診してください。子宮や卵巣の状態を超音波検査で確認することが、将来の選択肢を守る第一歩です。
- 子宮内膜症の早期発見: 月経痛は子宮内膜症の最大の予測因子の一つです(子宮内膜症患者の約9割に月経困難症がみられます)。20〜30代での早期診断と治療開始が、不妊リスクの軽減に直結します。
- 卵巣年齢(AMH)の確認: 妊娠を将来考えている場合、卵巣予備能(残り卵子の目安)を示すAMH(抗ミュラー管ホルモン)検査を受けておくことも有用です。子宮内膜症が卵巣機能に影響を与えていないか確認する目安になります。
- 葉酸摂取・生活習慣の見直し: 妊娠を考える前から葉酸(1日400μg以上)を摂取し始めることが神経管閉鎖障害の予防に有効とされています [14]。禁煙・節酒・適切な体重管理なども、月経周期の正常化と妊孕性の維持につながります。
6. まとめ:生理痛は「体からのSOS」であり、未来への問いかけ
「月経痛がひどい人は不妊症になりやすい」という言葉の裏には、子宮内膜症や子宮筋腫、子宮腺筋症といった、妊娠を妨げる病気が潜んでいる可能性があります。痛みを市販の鎮痛剤でごまかし続けることは、これらの病気の進行を許し、いざ「子どもが欲しい」と思ったときに、不妊治療で辛い思いをするリスクを高めてしまいます。
そして今、私たちはもう一歩進んで考えることができます。月経困難症への向き合い方は、まさにプレコンセプションケア――妊娠の前から自分の体を大切にする営み――そのものです。妊娠を今すぐ考えていなくても、将来的に選択肢を持ち続けたいなら、今の自分の体の声に耳を傾けることが何よりも大切です。
月経困難症は、決して個人の我慢強さの問題ではありません。日常生活に少しでも支障がある、鎮痛剤の量が増えてきた、経血量が多いと感じたら、それは体からのSOSです。 いつ妊娠を考えるかに関わらず、今の自分の体を知ること――そのために、まずは婦人科を受診し、自分の子宮と卵巣の状態を正しく把握することから始めてみてください。
参考サイト
[1] バイエル薬品株式会社. “OC・LEPの更なる普及で 働く女性の健康をサポートする”. https://pharma-navi.bayer.jp/sites/g/files/vrxlpx9646/files/2022-12/WHC220612seminar.pdf [2] Nakao M, et al. “Trends in the estimated proportion of outpatients with menstrual disorders and the number of prescribed low-dose estrogen/progestin drugs in Japan: A descriptive study”. PLoS One. 2025. https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0327774 [3] American Academy of Family Physicians. “Diagnosis and Initial Management of Dysmenorrhea”. https://www.aafp.org/pubs/afp/issues/2014/0301/p341.html [4] 公益社団法人 日本産科婦人科学会. “子宮内膜症”. https://www.jsog.or.jp/citizen/5712/ [5] Harada T, et al. “Dysmenorrhea and Endometriosis in Young Women”. Yonago Acta Med. 2013. https://pmc.ncbi.nlm.nih.gov/articles/PMC3935015/ [6] 公益社団法人 日本産科婦人科学会. “子宮筋腫”. https://www.jsog.or.jp/citizen/5711/ [7] Payson M, et al. “Epidemiology of Myomas”. Obstet Gynecol Clin North Am. 2006. https://pmc.ncbi.nlm.nih.gov/articles/PMC4152898/ [8] Guo XC, et al. “The Impact and Management of Fibroids for Fertility”. Obstet Gynecol Clin North Am. 2012. https://pmc.ncbi.nlm.nih.gov/articles/PMC3608270/ [9] Eldar-Geva T, et al. “Effect of intramural, subserosal, and submucosal uterine fibroids on the outcome of assisted reproductive technology treatment”. Fertil Steril. 1998. https://www.sciencedirect.com/science/article/pii/S0015028298002659 [10] 江夏亜希子. “産婦人科診療所において望まれる月経困難症・子宮内膜症治療とは”. 関東連合産科婦人科学会誌. 2014. https://jsog-k.jp/journal/journal_detail.html?id=20526 [11] Clemenza S, et al. “Is primary dysmenorrhea a precursor of future endometriosis?”. Gynecol Endocrinol. 2021. https://pubmed.ncbi.nlm.nih.gov/33569996/ [12] World Health Organization. “Preconception care”. 2014. https://iris.who.int/bitstream/handle/10665/205637/B5124.pdf [13] こども家庭庁. “プレコンセプションケア推進5か年計画”. 2025. https://www.cfa.go.jp/assets/contents/node/basic_page/field_ref_resources/355db5bf-037d-4d17-bd25-d1382da80d5f/4b48d6d0/20250522_councilspreconception-care_01.pdf [14] 厚生労働省. “妊娠前からはじめる妊産婦のための食生活指針”. https://www.cfa.go.jp/assets/contents/node/basic_page/field_ref_resources/a29a9bee-4d29-482d-a63b-5f9cb8ea0aa2/aaaf2a82/20230401_policies_boshihoken_shokuji_02.pdf
専門家のコメント
本山先生のコメント
月経に伴う違和感や痛みを我慢する方が多いですが、それはあまりスマートな選択ではありません。早期発見、早期治療が最も速やかに回復し、のちの身体のために最良の選択です。
恥ずかしいとか、行きたくないとかの遠慮する気持ちは分かりますが、早めの受診が結果的には人生の質を上げることにむずびつくと思います。
本山光博先生プロフィール
医療法人三秀会 中央クリニック 院長 / 産婦人科・不妊治療専門医
本山 光博先生は、不妊治療の専門施設として国内でも歴史と実績を誇る「中央クリニック」の創設者であり、院長として30年以上にわたり不妊治療に取り組んできた第一人者です。
広島大学医学部を卒業後、大学病院産婦人科での臨床を経て、1993年に検査と診療を一体化した不妊治療専門施設として中央クリニックを開院。以降、患者さん一人ひとりに寄り添う医療を追求しながら、医学的知見と実践を積み重ねてこられました。
日本産科婦人科学会認定産婦人科専門医、日本麻酔科学会標榜医としての資格に加え、クリニックチーム全体で高度な不妊治療技術を提供する体制構築にも尽力されています。


