リスクの定量化・対策の設計・実装の検証という三段構造で、 なぜ「胚は1つ」が医学的標準となったかを解説する。
2026年5月4日 | 医療政策・生殖補助医療 (記事監修・コメント 河村寿宏先生)
1. はじめに――なぜ「原則1個」が必要か
日本では1983年に体外受精による初の出生児が生まれて以降、ART(生殖補助医療)は急速に普及した。1990年代〜2000年代初頭は複数胚移植が一般的で、多胎率は15〜20%に達していた[1]。
1回の治療で双子・三つ子を得る確率が上がることを「効率的」と捉える向きもあったが、周産期データが積み重なるにつれ、その「効率」が母子双方に甚大な医学的代償を強いていることが明らかになった。
問題の構造は単純だ。胚を複数移植すれば多胎妊娠リスクが上がり、多胎妊娠は早産・低体重・帝王切開・母体合併症を連鎖的に増やし、NICU稼働率と医療費を押し上げる。
しかし技術的進歩により「1つずつ丁寧に移植を繰り返す」ことで累積妊娠率を損なわずにリスクだけを切り離せるようになった。この構造を以下の三段で整理する。
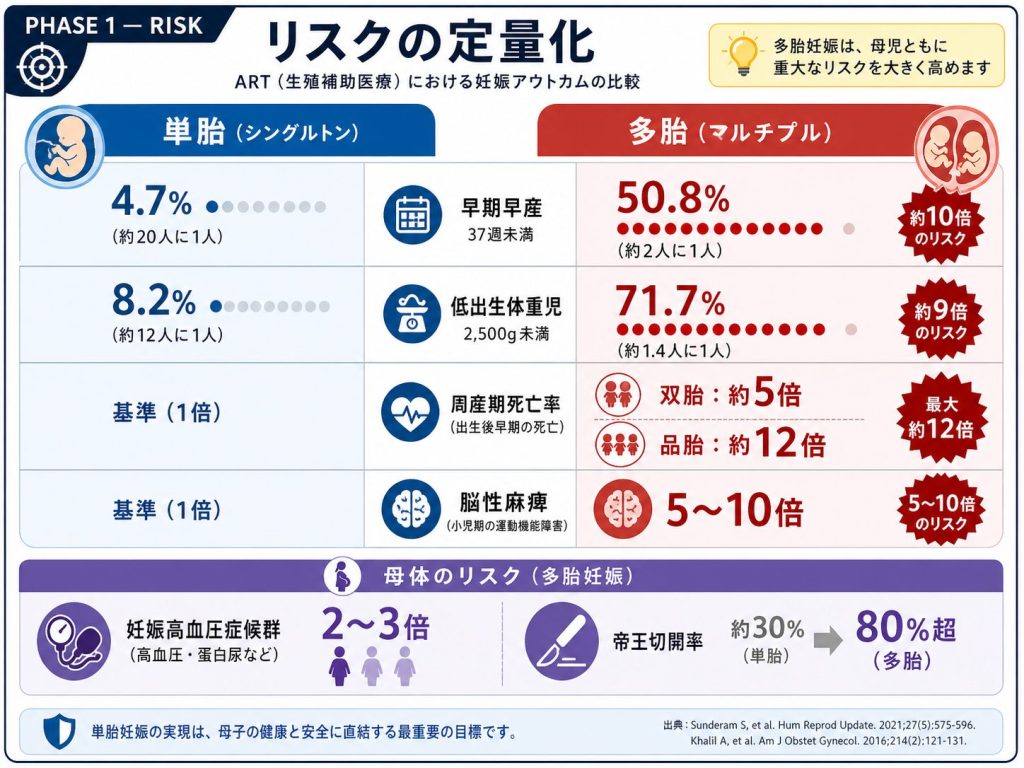
2. リスクの定量化――多胎妊娠が引き起こす連鎖的損害
| PHASE 1 — RISK |
2-1. 母体リスク
多胎妊娠は単胎と比較して、妊娠高血圧症候群の発症率が2〜3倍に上昇する[2]。同症候群は重症化すると子癇・HELLP症候群へ進展し、母体の生命を脅かす。
また双胎では帝王切開率が80%以上に達し[3]、侵襲・回復期間・費用のすべてが単胎経腟分娩を大幅に上回る。

2-2. 胎児・新生児リスク
出生後の損害はさらに定量しやすい。2017年の人口動態統計では、37週未満早産率は単胎4.7%に対して多胎は50.8%(約11倍)。低出生体重(2,500g未満)の割合は単胎8.2%に対し多胎71.7%(約9倍)に達する[4]。
周産期死亡率は双胎で単胎の約5倍、品胎(3胎)では約12倍と報告されており、脳性麻痺の発生率は単胎の5〜10倍とも言われる[5]。
| 指標 | 単胎(2017年統計) | 多胎 | 比率 |
| 早産率(37週未満) | 4.7% | 50.8% | 約11倍 |
| 低出生体重児率(2,500g未満) | 8.2% | 71.7% | 約9倍 |
| 周産期死亡率(双胎) | 基準 | 約5倍 | 約5× |
| 周産期死亡率(品胎) | 基準 | 約12倍 | 約12× |
| 脳性麻痺発生率 | 基準 | 5〜10倍 | 5〜10× |
出典:こども家庭庁「多胎児支援のポイント」2023年、日本多胎育児サポートネットワークハンドブック[4][5]
2-3. 医療経済・社会的コスト
早産・低体重児はNICU(新生児集中治療室)への長期入院を要する。極低出生体重児(1,500g未満)の入院は数ヶ月に及ぶことが多く、1児あたりの医療費は数百万円〜1,000万円を超える水準になる場合がある[6]。
ベルギーの研究では、SET群に比べDET(2胚移植)群の出生後6ヶ月間の小児医療費は約2.3倍(2,445ユーロ対5,551ユーロ)であることが示されており[7]、医療費抑制の観点からもSETの優位性は明確だ。
社会的コストも無視できない。多胎育児家庭の育児困難・孤立は、産後うつのリスクを高め、極端な場合は虐待リスクとも相関する。
これらは統計的に計上しにくい「見えないコスト」だが、SETの原則化は公衆衛生の問題として認識されている。
3. 対策の設計――SETはなぜ有効か
| PHASE 2 — COUNTERMEASURE |
リスクを下げるだけなら「治療をやめる」でも達成できる。
SETが有効な対策である根拠は、多胎リスクを除去しながら、累積妊娠率を実質的に維持できる点にある。
これを可能にしたのが凍結融解胚移植(FET: Frozen Embryo Transfer)技術の革新だ。
3-1. ガラス化保存法と累積妊娠率の担保
2000年代以降に普及したガラス化(Vitrification)凍結法は、胚の生存率を劇的に改善した。
従来の緩慢凍結法では解凍後の生存率が60〜80%程度だったものが、ガラス化法では90%以上に向上し、新鮮胚移植に匹敵する着床率が得られるようになった。
重要なのは「1回に1個ずつ」を繰り返す累積戦略だ。NEJMに掲載されたRCT(Thurin et al., 2004)では、eSET(elective SET:選択的単一胚移植)を2周期繰り返した群と、DET(double-embryo Transfer:2胚移植)を1周期実施した群の累積生児出生率がほぼ同等であることが実証された[8]。
すなわち「効率を落とさずにリスクだけを除去できる」ことが、eSETを合理的対策たらしめる最大の論拠である。
| 累積妊娠率の等価性(Thurin et al., NEJM 2004) eSET 2周期 vs. DET 1周期 の累積生児出生率:38.8% vs. 42.9%(統計的有意差なし) 一方、多胎率:0.8% vs. 33.1%(eSET群が劇的に低い) |
3-2. eSET(選択的単一胚移植)の考え方
SETの中でもeSET(elective SET)は、良好胚が複数ある中で意図的に1個だけを選んで移植する戦略を指す。
胚盤胞(Day5)まで培養したうえで形態的・遺伝的に最良の胚を選択することで、1回あたりの妊娠率を最大化しつつ多胎を回避する。
凍結保存技術の向上により、移植しなかった余剰胚はそのまま凍結保存して次の周期に使用できる。
採卵1回あたりの「累積生児獲得率(CLBR)」という指標で評価すると、eSETを繰り返す戦略はDETと同等以上の成績を示す複数の研究が報告されている。

4. 実装――ガイドラインから保険適用まで
| PHASE 3 — IMPLEMENTATION |
4-1. 日本の変遷
日本における胚移植数の原則は2008年を転換点とする。それ以前は複数胚移植が標準的に行われ、多胎率は15%前後で推移していた[1]。
| 〜2007年 | 複数胚移植が主流 ART多胎率は15〜20%。1990年代から増加傾向が続き、周産期医療への負荷が問題視され始める。 |
| 2007年 | 日本生殖医学会ガイドライン 「35歳未満の初回治療周期は原則1胚移植、良好胚盤胞は必ず1胚移植」を提示 [9] 。 |
| 2008年 | 日本産科婦人科学会(JSOG)会告 「移植する胚は原則として単一とする。ただし35歳以上または2回以上続けて妊娠不成立の場合は2胚移植を許容する」 [10] 。この告示以降、SET率が急上昇し多胎率は低下に転じる。 |
| 2022年 | 不妊治療の保険適用開始 ART治療が公的医療保険の対象となり、年齢制限(43歳未満)・移植回数上限(40歳未満は通算6回、40〜42歳は3回)が規定された [11] |
4-2. 北欧・欧州の先行事例
日本より早くSET政策を導入した欧州諸国は、その有効性を数字で示している。
| 国 | 規制導入年 | 主な施策内容 | 成果 |
| スウェーデン | 2003年 | 法令(SOSFS 2002:13、2003年施行)によりSETを原則義務化 | 多胎率が約35%→5%以下へ激減。分娩率は約26%で維持[12] |
| ベルギー | 2003年 | 年齢別移植胚数制限+ART費用の公的助成(6周期まで)をセットで導入 | 多胎率の大幅低下と患者経済負担の軽減を両立。eSETを促進するインセンティブ設計の成功例[13] |
| フィンランド | 1990年代後半〜 | 段階的にSET推奨を強化。公的助成との連動 | SET率70〜80%を達成、多胎率5%未満を維持[14] |
スウェーデンの経験は特に重要なベンチマークを提供する。Karlström et al.(2007)によれば、移植胚数の段階的削減にもかかわらず、分娩率は約26%で安定し、多胎率は約35%から5%以下へ急落した[12]。
「妊娠率を犠牲にしなければ多胎を減らせない」という懸念が根拠のないものであることを、国家スケールで実証した事例といえる。
4-3. 数字で見る成果——日本の多胎率推移
日本においても、2008年の会告以降の効果は統計に明確に表れている。2008年以前は15%前後だった多胎率は、会告後に急速に低下し、2019年には最大値の約1/6程度まで下降した[15]。
| 日本のART多胎率推移(概略) 1990年代〜2007年:15〜20%台 → 2008年(JSOG会告)以降:急速に低下 → 2019年頃:最大値比 約1/6水準 2023年のART出生児数:85,048人(全出生児の11.7%)[17] |

5. まとめ
単一胚移植が原則とされる理由は、以下の三層構造で整理できる。
| フェーズ | 内容 | キーファクト |
| リスク | 多胎妊娠は早産・低体重・母体合併症・NICUコストを連鎖的に増大させる | 多胎早産率50.8%(単胎4.7%の約11倍)、低体重児率71.7%(約9倍) |
| 対策 | ガラス化凍結技術の向上により「1個ずつ繰り返す」戦略で累積妊娠率を維持できる | eSET×2周期 vs. DET×1周期の累積生児出生率は統計的に同等(NEJM 2004) |
| 実装 | 学会ガイドライン・会告の組み合わせで行動変容を促す | 日本:2008年会告後に多胎率が約1/6へ低下。スウェーデン:SET義務化後に多胎率35%→5%以下 |
SETの「原則1個」は、妊娠率を下げる制限ではなく、リスクを除去しながら成功率を維持する技術である。
不妊治療の目的は「妊娠すること」ではなく「健康な母子が生まれること」であり、そのゴールに照らせばSETの原則化は医療の質向上そのものといえる。
河村先生コメント
尚、e-SETとDETは、妊娠率は有意差が無い、はその通りで、例えば、グレードがAAの胚をe-SETとして移植するのと、グレードがBBの胚を2個移植するのとでは、妊娠率は有意差が通常出ません。
しかしながら、AAの胚が作れているとは限らず、BBかそれ以下の胚しかなかったとしたら、BBを1個だけ移植するよりは、BBを2個移植したほうが、2個のうちどちらかでも着床すれば妊娠、なので、当然ながら2個移植したほうが、胚移植あたりの妊娠率は上昇し、保険の残り回数が少ない方にとっては、保険で妊娠できる確率を上げることになります。
これが、保険で胚移植回数制限をしてしまったために、むしろ2個胚移植が増える傾向にある理由です。
河村寿宏先生プロフィール
田園都市レディースクリニック理事長であり、あざみ野本院の院長を務める河村寿宏先生は、日本の生殖医療をけん引するオピニオンリーダーです。
東京医科歯科大学医学部を卒業後、同附属病院や都立大塚病院での研鑽に加え、デンマーク・コペンハーゲン大学病院への留学で専門性を深められました。帰国後は東京医科歯科大学附属病院産婦人科病棟医長、玉川病院産婦人科医長として不妊専門外来を担当し、2000年に当クリニックを開院されています。
生殖医療専門医・指導医として豊富な経験をもち、国内外の学会でも理事として活躍。
高度生殖医療の分野で多くの患者さんに寄り添いながら、医療の質と温かさを両立させる姿勢が、多くの信頼を集めています。
関連サイト
田園都市レディースクリニック
参考文献
1. wfc-mom.jp「日本の生殖補助医療における多胚移植率と多胎率の推移」J Obstet Gynaecol Res. 2025 — https://wfc-mom.jp/blog/post_1536/
2. 原医院コラム「多胎妊娠における医学的リスク」— https://www.haramedical.or.jp/column/2embryo.html
3. 日本産科婦人科学会「周産期委員会報告」日本産科婦人科学会雑誌 Vol.61 — https://www.jsog.or.jp/activity/pdf/shusanki_vol61no7.pdf
4. こども家庭庁「多胎児支援のポイント」2023年 — https://www.cfa.go.jp/
5. 多胎育児サポートネットワーク「多胎家庭支援ハンドブック」2021年 — https://jamba.or.jp/
6. 厚生労働省「NICU入院後の診療報酬点数の推移」— https://www.mhlw.go.jp/shingi/2009/11/dl/s1104-3o.pdf
7. 西山ら「日本におけるIVF多胎妊娠の現状と今後行うべき方策について」CBELレポート 2024 — http://cbel.jp/
8. Thurin A et al. “Elective single-embryo transfer versus double-embryo transfer in in vitro fertilization.” N Engl J Med. 2004;351:2392–2402 — https://www.nejm.org/doi/full/10.1056/NEJMoa041032
9. 日本生殖医学会「多胎妊娠防止のための移植胚数ガイドライン」2007年 — http://www.jsrm.or.jp/guideline-statem/guideline_2007_01.html
10. 日本産科婦人科学会「生殖補助医療における多胎妊娠防止に関する見解」2008年(wfc-mom.jp解説を参照)— https://wfc-mom.jp/blog/post_1536/
11. 日本産婦人科医会「保険化が不妊治療に与えた影響」JAOG News No.882 2025年 — https://www.jaog.or.jp/wp/wp-content/uploads/2025/03/JAOG-News-No882.pdf
12. Karlström PO et al. “Reducing the number of embryos transferred in Sweden.” Hum Reprod. 2007;22(8):2202–2207 — https://academic.oup.com/humrep/。なお法令の正式名称はSOSFS 2002:13(スウェーデン社会庁、2002年発行・2003年施行)
13. 国立国会図書館「海外における生殖補助医療法の現状」2009年 — https://www.ndl.go.jp/
14. Veleva Z et al. “Impact of elective single embryo transfer on the twin pregnancy rate.” Hum Reprod. 2003;18(7):1449–1454 — https://pubmed.ncbi.nlm.nih.gov/12832371/
15. 札幌ARTクリニック「2021年ARTデータ」— https://sapporoart.com/
16. wfc-mom.jp「日本の生殖補助医療における多胚移植率と多胎率の推移 2025年論文」J Obstet Gynaecol Res. 2025;51(5):e16304 — https://wfc-mom.jp/blog/post_1536/
17. 厚生労働省「令和8年3月版:ARTによる出生児数推移」— https://www.mhlw.go.jp/content/11909000/001663161.pdf


