不妊治療の現場では「妊娠率」や「出生率」といった数字が重要なパラメーターですが、その数字の正しい読み方や比較方法にはいくつかのカラクリがあります。
この記事では、分母分子のマジック、年齢補正のポイント、生化学的妊娠と臨床的妊娠の違い、公的データの見方、そしてクリニック比較の手法を解説します。
それぞれの項目には具体例を交え、分かりやすく説明します。
分母分子のマジック:どこが「妊娠率」なのか
不妊治療の成績を示す数字には、分母(母数)と分子(対象数)の違いがあります。
どちらを用いるかで結果が大きく変わるため、数字を見る際は必ずどの数値が分母になっているかを確認しましょう。代表的な例として「移植あたりの妊娠率」と「治療あたりの妊娠率」があります。
- 移植あたりの妊娠率(Embryo Transfer Per Cycle Pregnancy Rate):1回の胚移植あたりに妊娠した割合です。例えば「移植あたりの妊娠率30%」という場合は、100回の胚移植のうち30回で妊娠したことを示します。分子は妊娠した移植回数、分母は胚移植を行った回数です。
- 治療あたりの妊娠率(Cycle Per Cycle Pregnancy Rate):1回の治療あたりに妊娠した割合です。治療は例えば「採卵周期」「対治療周期」とも呼ばれ、1回の治療で排卵誘発から胚移植までを指します。「治療あたりの妊娠率25%」という場合は、100回の治療のうち25回で妊娠したことを示します。分子は妊娠した治療回数、分母は治療を行った回数です。
両者の違いは、未移植周期やキャンセル周期が分母に含まれるか否かです。移植あたりの妊娠率は、移植した周期のみを分母にするため、未移植の周期やキャンセルされた周期は妊娠率に反映されません。
一方、治療あたりの妊娠率は、全ての治療周期(移植した周期と未移植の周期)を分母に含むため、キャンセルや未移植の周期が多いほど妊娠率は下がりやすくなります。
この違いは以下のようになります。
- 移植あたりの妊娠率:分子=妊娠した移植回数、分母=移植を行った回数。キャンセルや未移植の周期は含まれない。
- 治療あたりの妊娠率:分子=妊娠した治療回数、分母=治療を行った回数(移植した周期+未移植・キャンセルの周期)。
実際の例で見てみましょう。
例:あるクリニックが「1回の体外受精治療で30%の妊娠率」という広告を出しています。この数字が治療あたりの妊娠率なのか、移植あたりの妊娠率なのかによって意味が大きく異なります。
- もし治療あたりの妊娠率30%なら、100回の治療のうち30回で妊娠したことを示します。ただしその中には、未移植の周期やキャンセルされた周期も含まれます。
- もし移植あたりの妊娠率30%なら、100回の胚移植のうち30回で妊娠したことを示します。この場合は、治療全体では30%未満の妊娠率になる可能性があります(例:100回の治療で50回移植したとすると、50回の移植で15回妊娠した=妊娠率30%)。
分母の違いによって数字が見かけ上違うことがあるため、「何の周期数を母数にしているのか」を確認することが重要です。クリニックが使う分母によって、妊娠率の見た目を上げることができるため、患者は慎重に判断する必要があります。

年齢補正のポイント:患者背景に応じて数字は変わる
不妊治療の成績は患者の年齢によって大きく左右されます。
年齢が上がると卵子の数や質が低下するため、妊娠率や生産率は年齢が若いほど高くなります。
そのため、クリニックの成績を比較する際には、患者の年齢層を考慮して補正する必要があります。
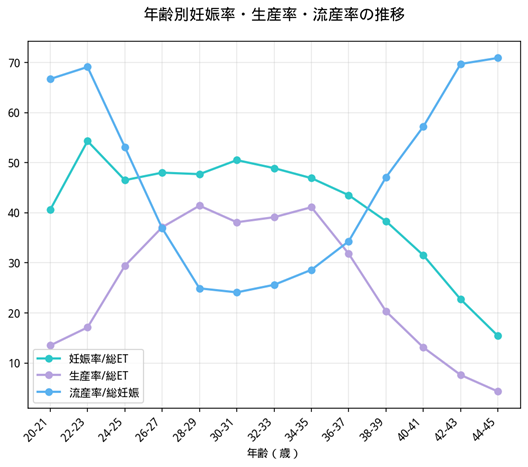
実際、日本産科婦人科学会(JSOG)のデータによれば、30代前半(30-33歳)では約50%の妊娠率を維持していますが、34歳以降は段階的に低下し、40歳を境に大幅な低下が見られます。
特に42歳以降では20%台まで低下し、44歳では15.4%となります。
また流産率も、30代前半では約18-19%と比較的安定していますが、36歳以降から徐々に上昇し、40歳を超えると30%台に達します。
42歳以降では45%を超え、44歳では約50%に達することが示されています。
このように年齢による差は非常に大きいため、例えば「Aクリニックの妊娠率は30%」と「Bクリニックの妊娠率は25%」という数字だけでは比較できません。
Aクリニックの患者が平均的に若いのに対し、Bクリニックの患者が平均的に高齢だった場合、Aクリニックの数字はBクリニックより高いとは言えません。
そこで、正しい比較のためには年齢補正を行ったデータを参照する必要があります。具体的には、同じ年齢層での妊娠率や生産率を比較することが重要です。
例えば、30代前半の患者についてはAクリニックの妊娠率が30%、Bクリニックが25%なら、Aクリニックの方が有利と判断できます。
一方で40代の患者についてはAクリニックが15%、Bクリニックが12%なら、Aクリニックの方が有利という具合です。
クリニックのウェブサイトなどでは、年齢別の妊娠率・生産率が公開されている場合があります。そうしたデータを見る際は、自分の年齢層に合った数値を比較するようにしましょう。
さらに注意点として、患者の平均年齢がクリニックの成績に影響することです。患者の平均年齢が高いクリニックほど、妊娠率・生産率は低く見えがちです。
これは自然に起こる現象であり、クリニックが患者の年齢を選んでいるわけではありません。
したがって、「あのクリニックは妊娠率が低いから」と一概に断じるのではなく、患者の平均年齢や治療の内容も踏まえて判断することが大切です。
生化学的妊娠 vs 臨床的妊娠:数字の見間違いを避ける
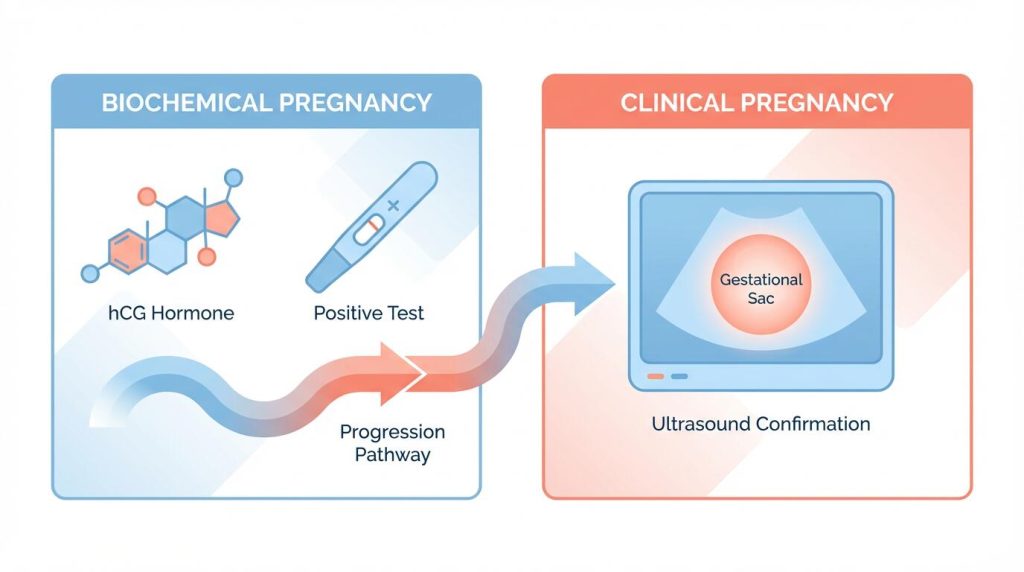
不妊治療における「妊娠」には、生化学的妊娠(biochemical pregnancy)と臨床的妊娠(clinical pregnancy)という2種類があります。これらの違いを正しく理解しないと、数字の見間違いをしてしまうため、注意が必要です。
- 生化学的妊娠:血液中や尿中にヒト絨毛性ゴナドトロピン(hCG)という妊娠ホルモンが一時的に検出される程度の初期の妊娠で、超音波で胎嚢が確認できない状態を指します。いわゆる「化学妊娠」「化学流産」とも呼ばれ、自然妊娠でも相当頻度で起こる現象です。日本では、生化学的妊娠は流産の回数に含めないとされています。つまり、治療中にhCGが上昇したが最終的に妊娠が成立しなかったケースは、流産として扱われません。
- 臨床的妊娠:超音波検査で子宮内に胎嚢が確認できた状態の妊娠を指します。妊娠反応(hCG上昇)が確認された後、胎嚢が確認された段階で初めて臨床的妊娠となります。この状態から最終的に出産までいければ、それは生産(出産)となります。
実際の例で考えてみましょう。
例:あるクリニックが「体外受精の生化学的妊娠率が40%」というデータを公開しています。この数字は、移植を行った周期のうち40%でhCGが上昇した(生化学的妊娠)ことを示しています。
しかし、hCG上昇した中で胎嚢が確認できなかったケース(生化学的妊娠)は含まれています。
一方、「臨床的妊娠率30%」という数字なら、移植を行った周期のうち30%で胎嚢が確認できた(臨床的妊娠)ことを示しています。
生化学的妊娠率は、臨床的妊娠率より常に高くなる傾向があります(5~15%程度差があります)。
日本では、生化学的妊娠は流産の回数に含めないため、不妊治療の成果を示す指標には一般的に臨床的妊娠率や生産率が用いられます。
したがって、クリニックのウェブサイト等で見かける「妊娠率」という数字が、生化学的妊娠率か臨床的妊娠率かを確認しましょう。
なお、生化学的妊娠は自然にも多く起こる現象であり、病的な状態と捉える必要は低いとされています。ただし、反復して生化学的妊娠に終わった場合は、原因検査や治療が必要となることもあります。

公的データの正しい読み方:平均値・集計から本当の意味を読み取る
日本では公益社団法人日本産科婦人科学会(JSOG)が毎年「ARTデータブック」を公開しており、全国の不妊治療(生殖補助医療)の成績に関する詳細なデータが提供されています。
このデータは各クリニックの匿名集計結果であり、全国平均や年齢別・治療法別のデータが含まれています。公的データを見る際には、その平均値や集計結果が示す意味を正しく把握することが重要です。
例えば、JSOGのARTデータブックによれば、体外受精の妊娠率(胚移植あたり)は30代前半で約50%、40歳で約31.5%、44歳で約15.4%となっています。
また生産率(出産率)は30代前半で約37%、40歳で約10.8%、44歳で約2.8%となっています。これらの数字は、全国の平均を示しています。
しかし、平均値は個々の患者に対して必ずしも正確な予測値とはなりません。
平均値は多くの患者のデータを平均化したものであり、個人の場合は平均よりも高い可能性も低い可能性もあります。
例えば、ある患者が35歳とします。全国の平均では35歳の生産率は約25.4%となっています。
この患者の場合、そのクリニックの生産率が平均より高ければ30%以上、低ければ20%以下という結果になる可能性があります。
したがって、公的データの平均値は自己責任で解釈し、「自分にとってどうなるか」を推測する材料としてのみ用いるべきです。
また、公的データには「平均値±標準偏差」などの統計的範囲が含まれることもあります。これは平均値からどれだけ外れることが多いかを示しており、平均値を絶対値として解釈しないようにしましょう。
さらに、集計データの解釈ポイントとしては、年齢別・治療法別のデータを参照することが重要です。例えば、「全国の体外受精の平均妊娠率が30%」という数字だけでは意味がなく、30代前半で40%、40代で20%、というように年齢別に数字が変わることを忘れないでください。
同様に、人工授精や体外受精・顕微授精(ICSI)など治療法ごとにも妊娠率や生産率に差があります。
また、公的データを見る際には、データの信頼性も確認しましょう。例えば、データブックには「全国の平均」だけでなく、治療周期数の少ないクリニックのデータは除外されることがあります。
周期数が少ないデータは外れ値として扱われ、平均値に影響を与えないようになっています。
そのため、「全国平均」という数字が示すのは多くの患者のデータを含む平均であり、必ずしもあらゆるクリニックの成績を反映しているわけではありません。
最後に、公的データは「過去の傾向」を示すものです。年々治療法や技術が進歩しているため、平均値も変化していく可能性があります。新しいデータが出たら、それを参照して最新の状況を把握しましょう。
見るべき指標:「臨床妊娠率」や「生産率」はどう違うのか
不妊治療の成績を示す指標には様々なものがありますが、患者にとって最も重要なのは「臨床妊娠率」と「生産率(出生率)」です。
それぞれの指標の定義と意義を理解し、どの指標が自分にとって大切かを見極めましょう。
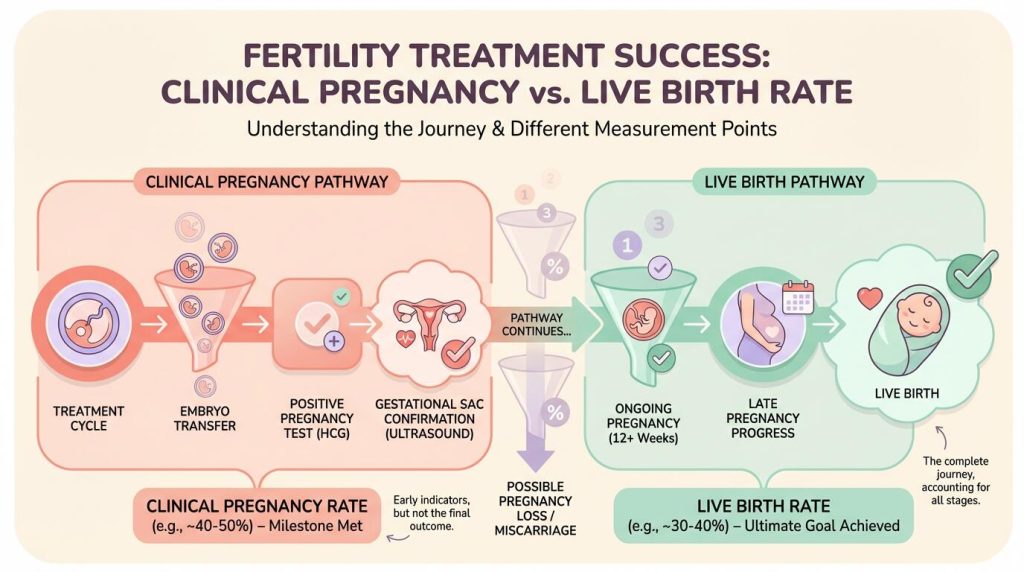
- 臨床妊娠率(Clinical Pregnancy Rate):胚移植後に子宮内に胎嚢が確認された妊娠の割合です。分子は胎嚢が確認できた妊娠回数、分母は胚移植を行った回数です。臨床妊娠率は、不妊治療の成果をどれだけ妊娠につなげられたかを示す指標であり、患者にとって最も現実味のある数字です。
- 生産率(Live Birth Rate):臨床的妊娠が継続して出産まで至った割合です。分子は出産した妊娠回数、分母は胚移植を行った回数です。生産率は、妊娠がどれだけ無事に出産につながったかを示す指標であり、患者にとって最終的な成功を意味する数字です。
これらの指標は、以下のように計算されます。
- 臨床妊娠率 = (胎嚢確認した妊娠数 / 胚移植数) × 100%
- 生産率 = (出産した妊娠数 / 胚移植数) × 100%
例えば、あるクリニックが「臨床妊娠率30%」「生産率25%」という数字を公開しています。これは、100回の胚移植で30回で胎嚢が確認でき(臨床的妊娠)、そのうち25回で出産までいったことを示しています。
生産率は、臨床妊娠率よりも常に低い値になります。その差は流産率に相当します。例えば上記の例では、臨床妊娠率30%から生産率25%を引くと5%の差が出ます。
この5%は、胎嚢が確認された後でも出産に至らなかった割合(流産率)になります。
日本の生殖補助医療では、平均的な流産率は約25%程度と報告されています。これは、胚移植を行った周期のうち25%が最終的に出産につながらなかったことを意味します。
臨床妊娠率と生産率の違いを整理すると以下のようになります。
- 臨床妊娠率:胚移植後に胎嚢が確認できた妊娠の割合。「胚移植で妊娠できたか」を示す。
- 生産率:臨床的妊娠が継続して出産に至った割合。「妊娠が出産につながったか」を示す。
患者にとって、臨床妊娠率は治療の有効性を表し、生産率は治療の最終的な成果を表します。
したがって、クリニックの成績を比較する際には、どの指標が重視されているかも確認しましょう。
例えばあるクリニックが「妊娠率90%」という数字を出していますが、それが臨床妊娠率か生化学的妊娠率かによって意味が異なります。
臨床妊娠率90%なら非常に高い成績ですが、生化学的妊娠率90%なら、胎嚢が確認されない妊娠も多いことを示している可能性があります。
なお、生産率は治療の継続的な成果であり、治療回数を重ねるごとに高まる傾向があります。
これは、1回目で出産につながらなかった場合でも、2回目や3回目で出産できる可能性があるためです。したがって、患者は治療の継続に耐える精神的強さが求められます。
最後に、臨床妊娠率と生産率の両方を知ることが重要です。臨床妊娠率が高くても流産率が高ければ、患者にとっては成果が限定的です。
逆に生産率が高ければ、患者が出産まで至っていることが多いため、より良い治療成績と言えます。

比較の手法:どうしてもクリニックを比較するなら
不妊治療を受けるにあたり、複数のクリニックを比較したいという声もあるでしょう。しかし、クリニックの成績を比較する際には注意が必要です。比較の仕方によって結果が左右されるため、正しい比較の手法を守ることが大切です。
まず、比較の材料となるデータの信頼性を確認しましょう。クリニックのウェブサイトに掲載されている数字は、必ずしも中立的なものではありません。
広告目的で見栄えの良い数字を示している可能性もあります。
そのため、可能であれば公的なデータ(JSOGのデータブック等)や第三者の評価を参照することをおすすめします。
もし、複数のクリニックの成績を比較したい場合、同じ基準で比較することが肝要です。例えば、「30代前半の患者に対する生産率」や「1回目の体外受精における臨床妊娠率」といった共通の条件を設定して比較しましょう。
そうしないと、無関係なデータ同士を比べてしまい、誤った判断をしてしまう恐れがあります。
さらに、クリニックの治療内容も比較する必要があります。例えば、あるクリニックは全ての症例で胚盤胞移植を行っているかもしれませんし、別のクリニックは胚盤胞移植を行わず3日目胚移植を行っているかもしれません。
胚盤胞移植は一般に妊娠率が高いとされていますが、そのため胚盤胞移植を行うクリニックの生産率は高めに見えることがあります。
したがって、クリニックごとの治療法の違いも踏まえて比較する必要があります。
また、患者の平均年齢や治療周期数も比較の際に考慮しましょう。例えば、あるクリニックの平均年齢が30歳、別のクリニックが35歳だった場合、前者の生産率が高いといっても、年齢の差によるものかもしれません。
同様に、あるクリニックでは治療を1回で終わらせられる患者が多く、別のクリニックでは治療を何回も続ける患者が多い場合、生産率の差も治療回数の違いによるものかもしれません。
こうした理由から、クリニックの成績を一概に比較するのは難しいと言われます。
実際、JSOGのデータブックでも「治療成績の比較には慎重に」と提言されています。クリニックの成績は患者の背景や治療内容によって大きく異なるため、数字だけで判断するのではなく、医師の経験や治療の質、患者支援の充実度なども考慮する必要があります。
もしクリニックを比較したいなら、複数のデータを横並びにして見るのが良いでしょう。
例えば、AクリニックとBクリニックの年齢別・治療法別の妊娠率や生産率を表にまとめて比較すると、それぞれの強みや弱みが見えてきます。
また、患者の評判や口コミも参考にしてみましょう。他の患者からの声は、治療の満足度やスタッフの対応など、数字には出てこない側面を示してくれることがあります。
最後に、比較は手段であって目的ではないことを忘れないでください。
患者の状況に合ったクリニックを選ぶことが重要であり、数字だけで判断するのではなく、自分の体験や感じる安心感も大切です。
クリニックを選ぶ際には、数字だけでなく医師との相性やクリニックの雰囲気も評価に入れ、総合的に判断することが大切です。
<専門家コメント>
松田和洋先生コメント
本コラムはネット情報が溢れている今日、その中で不妊治療における妊娠率や出生率といった数値の正しい読み方について、分母の違いや年齢補正、生化学的妊娠と臨床的妊娠の区別など、臨床現場でも極めて重要なポイントを丁寧かつ分かりやすく解説した非常に有用な内容です。
特に、同じ「妊娠率」という言葉であっても、その定義や集計方法によって意味が大きく異なること、さらに患者背景、とりわけ年齢によって治療成績が大きく左右されるため、単純な数値比較が適切でないことを明確に示している点は患者さんにとって有用であり、高く評価できます。
また、公的データの位置づけや平均値の解釈についてもバランスよく整理されており、数字をそのまま受け取るのではなく、その背景や前提条件を踏まえて理解するという、医療リテラシーの本質を自然に伝えている点も非常に意義深いといえます。
不妊治療においては最終的な目標である「出産」を見据え、臨床妊娠率のみならず生産率まで含めて理解することが重要であり、本記事はその視点を的確に提示しています。
さらに、クリニックの成績比較についても、患者層や治療方針、症例の難易度など多くの要因が影響することに触れ、数値のみで優劣を判断する危険性を示している点は非常に誠実で的確です。
クリニック選択においては、数値だけでなく医師との相性や治療方針、安心して継続できる環境であるかどうかといった多面的な視点が重要であり、その意味でも本コラムは患者さんがより納得のいく選択を行うための信頼できる指針となる内容であると考えます。
松田 和洋 先生 プロフィール
松田和洋先生は鹿児島市で「松田ウイメンズクリニック」を運営する生殖医療専門医。
1982年に鹿児島大学医学部を卒業後、福岡徳洲会病院や鹿児島市立病院で研鑽を積み、1986〜1988年には米国ロマリンダ大学で研修を受け、高度生殖医療を習得されている。
2000年にクリニックを開設して以降、体外受精や不育症治療など高度生殖医療を地域に根付かせる役割を担っている。
松田先生は、単に医療技術を提供するだけでなく、心理的ケアや患者同士の交流支援にも力を入れている点が特徴的。
「出会えてよかったと思われる医療」を理念に掲げ、丁寧な説明と温かい診療スタイルに定評。
日本IVF学会の理事として学会活動にも積極的で、近年は妊娠前の健康管理であるプレコンセプションケアの普及にも取り組んでいる。
九州だけにとどまらず、日本における生殖医療発展のオピニオンリーダーの一人であり、医療・心理・地域をつなぐ姿勢が多くの患者から信頼を集めている。
関連リンク
松田ウイメンズクリニック
https://www.mwc-ivf.jp/
参考資料
体外受精の妊娠率はどのくらい?20代・30代・40代など年齢別
https://www.torch.clinic/contents/1918
2023年ARTデータブックまとめ(日本産科婦人科学会)
臨床妊娠率とは?数字のトリックと正しい読み解き方
https://ninkatsu-ayumi.com/article/448
2022年ARTデータブック(日本産科婦人科学会)
https://www.jsog.or.jp/activity/art/2022_JSOG-ART.pdf
クリニックの実力を公平に比較することはできるのか
https://ameblo.jp/reproductionclinic/entry-12658998135.html
不妊治療の成功率はどのくらい?治療法別の妊娠確率
生化学的妊娠(Biochemical pregnancy)の扱い方
[生化学的妊娠とは?| 西船橋こやまウィメンズクリニック
https://ameblo.jp/koyama-wc/entry-12621918941.html
30代40代の体外受精妊娠率|年齢による違いと妊娠確率
体外受精 2024年1月〜12月|妊娠成績
不妊治療の実態に関する調査研究最終報告書
https://www.mhlw.go.jp/content/000766912.pdf
Q16.生殖補助医療の治療成績はどの程度なのですか?
http://www.jsrm.or.jp/public/funinsho_qa16.html
妊娠率ってどう見ればいいの?〜クリニック選びに悩むあなたへ
https://note.com/art_fukuoka/n/nbdac88e8e0f4
[16] 体外受精の成功率|妊娠しやすい状態へ導く6つのポイント
https://kiba-park.jp/column/c08-0709
化学妊娠(生化学妊娠)|よくあるご質問
https://www.joclinic.jp/faq/knowledge/post_88.html
日本の体外受精治療の現状〜卵巣刺激方法別にみた採卵成績
https://www.jsog.or.jp/activity/pdf/Clinical_research_2020-8.pdf


