Cocobaby編集部(監修 横浜市立大学附属市民総合医療センター生殖医療センター診療教授 湯村寧先生)
はじめに
かつて不妊は女性側の問題と捉えられがちでした。現在ではその原因の約半数に男性が関わっていることが広く知られるようになっています。しかし、「男として…」「プライドが…」といった気持ちが先立ち、検査や治療に一歩踏み出せない男性は少なくありません。
この記事では、男性不妊の正しい知識をわかりやすく解説し、二人で前向きに妊活に取り組むためのヒントを提供します。
男性不妊の現実:知っておくべき基本情報
まずは、男性不妊のことを正しく知ることから始めましょう。
それが、不安を軽くし、前に進むための第一歩になります。
不妊は「二人」の問題
日本では約4.4組に1組(約22.7%)のカップルが不妊の検査や治療を受けたことがあるといわれており、もはや珍しいことではなくなりました1。そして、世界保健機関(WHO)の調査によれば、不妊の原因は「女性のみ」が41%、「男性のみ」が24%、「男女両方」が24%と報告されており2、男性側に何らかの原因があるケースが約半数を占めています。
これは、「不妊治療=女性がするもの」という考えが古いものであることを証明しています。夫婦が同時に検査を受け、原因を正しく把握することが、時間的にも精神的にも、そして経済的にも最も効率的なアプローチになります。
男性不妊の主な原因
男性不妊の原因は、主に3つのタイプに分類されます。2015年の厚生労働省研究班の調査による内訳とともにお伝えします。
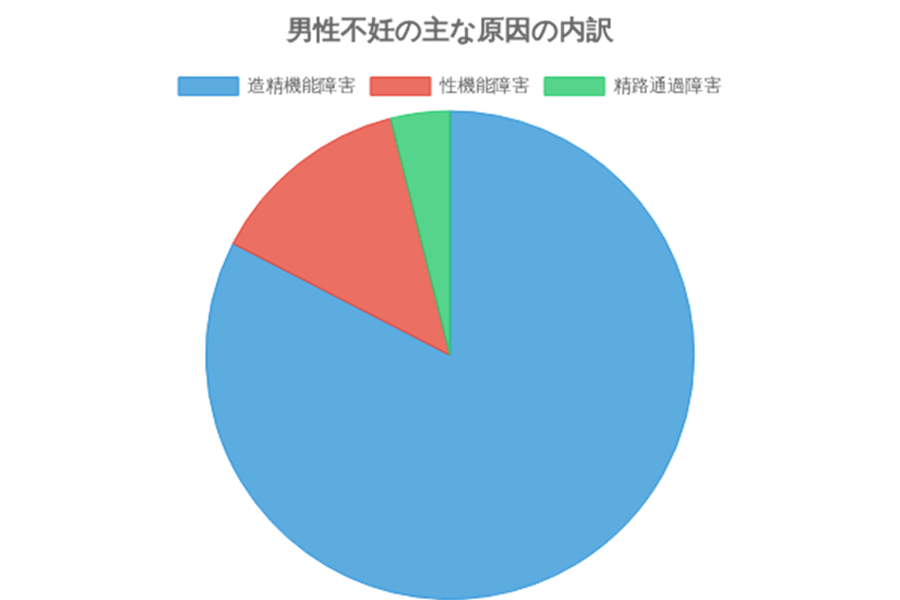
1.造精機能障害(82.4%)
精子を正常に作ることができない状態で、男性不妊の原因の8割以上を占めます。精子の数が少ない「乏精子症」、運動率が低い「精子無力症」、あるいは精子が全くいない「無精子症」などが含まれます。原因不明な場合も多いですが、最も多い特定の原因として「精索静脈瘤(せいさくじょうみゃくりゅう)」が挙げられます。
2.性機能障害(13.5%)
勃起障害(ED)や射精障害など、性行為がうまくいかない状態です。妊活のプレッシャーが原因で起こることもあります。
3.精路通過障害(3.9%)
精子は作られているものの、精子の通り道(精管)が詰まっているために体外に射出できない状態です。
4.その他(0.2%)
これらの原因は、自覚症状がないことがほとんどです。だからこそ、専門的な検査で自身の状態を客観的に知ることが重要になります。
男性不妊の検査
男性不妊の主な検査は、次のとおりです。
第一歩は「精液検査」から
男性不妊を調べる最も基本的で重要な検査が精液検査です。採取した精液を顕微鏡で分析し、以下の項目などをチェックします。
- 精液量:1回の射精で放出される精液の量
- 精子濃度:精液1mlあたりの精子の数
- 精子運動率:元気に動いている精子の割合
- 精子正常形態率:形の整った精子の割合
これらの数値がWHO(世界保健機関)の定める基準値を下回ると、男性不妊の可能性が指摘されます。驚くべきことに、近年の調査では20代、30代の若年層でも10人に1〜2人が、妊娠が困難とされる「乏精子症」に該当することがわかっています。年齢に関わらず、誰にでも起こりうることなのですね。

その他の専門的な検査
精液検査の結果や問診に応じて、原因をさらに詳しく特定するために追加の検査が行われることがあります。
- 診察・超音波(エコー)検査:医師が直接精巣の大きさや硬さを確認したり、超音波で精索静脈瘤の有無などを調べます。
- ホルモン検査(血液検査):血液を採取し、精子を作るのに必要な男性ホルモン(テストステロン)などの値を測定します。
- 染色体・遺伝子検査:特定の遺伝子異常が不妊の原因となることがあるため、必要に応じて行われます。
検査はどこで?費用は?
これらの検査は、泌尿器科や、男性不妊専門外来を設けている産婦人科・不妊治療クリニックで受けることができます。かつては「婦人科は女性が行く場所」というイメージが強く、男性には敷居が高い場所でしたが、最近では男性も通いやすい環境を整えたクリニックが増えています。
費用については、2022年4月から多くの不妊治療が保険適用の対象となり、経済的負担が大幅に軽減されました。
- 保険適用の場合:基本的な検査や治療は自己負担3割で受けられます。
- 自費診療の場合:精液検査は5,000円前後が目安ですが、クリニックによって異なります。
まずはクリニックに問い合わせて、保険適用の範囲や費用について確認してみると良いでしょう。
治療への道筋:原因別の選択肢
検査で原因が特定できれば、それに応じた治療へと進みます。男性不妊の治療法は多岐にわたり、多くのケースで改善が期待できます。
生活習慣の改善はすべての基本
日々の生活習慣は、精子の状態を大きく左右します。専門的な治療と並行して、または治療を始める前に、まずは生活を見直すことがとても大切です。精子は約3ヶ月かけて作られるので、今日からの努力が未来につながります。
- 禁煙・節酒:喫煙や過度な飲酒は精子の質を低下させます。
- バランスの取れた食事:亜鉛やビタミンなどの栄養素を意識的に摂取しましょう。
- 適度な運動:肥満は精子の状態に悪影響を与えます。ウォーキングなどの軽い運動から始めましょう。
- 十分な睡眠とストレス管理:ストレスはホルモンバランスを乱し、精子の数や運動率を悪化させる可能性があります。
- 精巣を温めない:長時間のサウナや膝上でのPC作業は、精子を作る機能を低下させる恐れがあるため避けましょう。
外科的治療(手術)
原因によっては、手術が最も効果的な治療法となる場合があります。特に、男性不妊の最大の原因である精索静脈瘤は、手術による改善率が高いことで知られています。
精索静脈瘤の手術とは?
精巣の周りにある静脈の血流が悪くなることで精巣の温度が上昇し、精子を作る機能が低下する病気です。手術では、この逆流している静脈を結紮(縛る)することで血流を正常化させます。現在主流となっているのは「顕微鏡下低位結紮術」で、傷が小さく、日帰りまたは短期入院で済み、合併症のリスクも低いとされています。手術後、約70%のケースで精液所見の改善が見られるという報告もあります。
この手術も保険適用となっており、自己負担額は片側で5万円〜10万円程度が目安です。
高度生殖補助医療(ART)
自然妊娠や一般不妊治療(タイミング法、人工授精)での妊娠が難しい場合、高度生殖補助医療(ART: Assisted Reproductive Technology)が選択肢となります。
- 体外受精(IVF):卵子を体外に取り出し、精子と受精させてから子宮に戻す方法。
- 顕微授精(ICSI):体外受精の一種で、一匹の精子を顕微鏡下で直接卵子の中に注入する方法です。精子の数が極端に少ない、または運動率が非常に低いといった重度の男性不妊の場合に特に有効です。
- 精巣内精子採取術(TESE):射出精液中に精子がいない「無精子症」の場合でも、精巣内から直接精子を採取し、顕微授精に用いることができる手術です。これにより、これまで妊娠を諦めざるを得なかった多くの夫婦に希望がもたらされています。
これらのARTも保険適用の対象ですが、治療を受ける女性の年齢や回数に制限があるため、詳細はクリニックで確認が必要です(男性には年齢・回数制限はありません)。
その他の治療法と選択肢
上記のほかにも、ホルモンバランスを整える薬物療法や、射精障害に対するカウンセリングなど、原因に応じた多様な治療法が存在します。また、すべての治療で子どもを授かることが難しい場合には、第三者から精子の提供を受けるAID(非配偶者間人工授精)という選択肢もあります。
二人で乗り越えるために
不妊治療は、身体的な負担だけでなく、精神的にも大きな負担がかかります。特に男性は、悩みを打ち明けず、自分の中だけに閉じ込める傾向があります。治療を乗り越え、夫婦の絆を深めるためには、お互いの心をケアすることが何より大切です。
男性が抱える心理的負担
「自分に原因があるかもしれない」という事実は、男性の自尊心を深く傷つけることがあります。研究によれば、不妊と診断された男性は、自尊心の低下、不安感、罪悪感、抑うつ傾向などを経験しやすいことが示されています。
- 「男らしさ」へのプレッシャー:「子どもを作れない」という事実が、自身の男性性を否定されたように感じてしまう。
- 罪悪感と無力感:パートナーに身体的・精神的な負担をかけていることへの罪悪感や、治療に直接的に貢献できない無力感。
- 社会的孤立:友人や同僚に子どもが生まれる中、話題についていけず、孤独を感じる。
先ほども述べましたが、男性は悩みや苦しみを内側に溜め込むことが多く、これらの感情は表面には見えにくいものです。妻が「夫は非協力的だ」と感じている裏で、夫は一人で静かに苦しんでいるのかもしれません。そのことは心に留めておきたいですね。
パートナーとしてできること
不妊治療の主役は「夫婦」です。身体的な負担は女性に偏りがちですが、精神面の負担はどちらも大きく、その痛みは二人で分かち合うものです。お互いを支え合うために、以下のようなことを心がけてみましょう。
男性からパートナーへ
- 当事者意識を持つ:妊活を「手伝う」のではなく、「自分の問題」として捉え、積極的に情報収集や通院に同行しましょう。
- 感謝と労いの言葉を伝える:「いつもありがとう」「大変だよね」といった何気ない一言が、妻の心を軽くします。
- 気持ちを共有する:自分の不安やプレッシャーも正直に話してみましょう。弱さを見せることが、かえって二人の絆を深めることがあります。
女性からパートナーへ
- 男性の心理を理解しようと努める:男性が抱えるプライドやプレッシャーに配慮し、結果を責めるような言動は避けましょう。
- コミュニケーションを大切にする:「夫はわかってくれない」と諦める前に、自分の気持ちや治療の状況を冷静に、具体的に伝える努力をしてみましょう。
- 二人でリラックスする時間を作る:妊活のことばかり考えると、お互いに疲弊してしまいます。意識的に治療から離れ、夫婦二人の時間を楽しむことも大切です。
専門家のサポートを活用しよう
夫婦だけで抱えきれない悩みは、専門家の力を借りることもとても有効です。多くの不妊治療クリニックでは、生殖心理カウンセラーによるカウンセリングが受けられます。
専門家は、夫婦それぞれの気持ちに寄り添い、コミュニケーションの橋渡しをしてくれます。実際に、心理カウンセリングを受けた夫婦は、その後の治療継続率が高いというデータもあります。悩みを打ち明けるだけでも、心が軽くなるはずです。
まとめ:未来への一歩を踏み出すために
男性不妊は、決して珍しいことでも、恥ずかしいことでもありません。それは、子どもを願う夫婦が直面する可能性のある、一つの医学的な課題です。大切なのは、正しい知識を得て、目を背けずに現実と向き合う勇気です。
一緒に検査を受けること、治療について学ぶこと、そして何よりお互いを思いやること。
不妊治療は決して孤独な戦いなどではありません。二人で支え合い、専門家と共に歩むチーム戦なのです。
参考資料
- [PDF] 不妊治療の実態に関する調査研究 最終報告書 – 厚生労働省
- [PDF] 我が国における男性不妊に対する 検査・治療に関する調査研究 平成
- 男性不妊検査の内容・手順・わかることとは?
- 男性不妊について|不妊のこと DICTIONARY
- 男性不妊外来 – 福井大学医学部附属病院
- 妊活にやる気ない旦那になっていませんか?
- 男性不妊の実態調査2024:男性の年齢と精子の質に関する最新データ
- 男性不妊のホルモン検査ではどんなことを調べるの – 銀座リプロ外科
- 妊活のために男性ができることを徹底解説!正しい行動とNG行動
- 無精子症とその対処法について 男性不妊の治療

